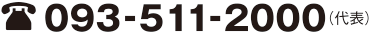消化器内科
Gastroenterology早期食道がん・胃がん・大腸がん
症状
早期消化管がんの多くは無症状です。ほとんどが検診などの内視鏡検査で発見されます。
検査
血液検査
腹部エコー
CT検査
上部消化管内視鏡検査(経鼻内視鏡を含む)
下部消化管内視鏡検査
治療
内視鏡の役割は病変の早期発見にとどまりません。患者さんのQOLの維持につながる低浸襲治療の実現のため、「広範囲の早期がんをより的確に、完全に一括切除する」ことを目指した内視鏡治療は適応・技術ともに進歩を続けています。
内視鏡的粘膜下層剥離術:ESD
主に消化管腫瘍(早期がんや前がん病変)に対して高周波メスを使用して粘膜下層のレベルで病変を内視鏡で剥がし取る治療です。ESDの利点は大型の病変であっても一括で切除ができることです。一方出血や穿孔(穴が開くこと)などの合併症の頻度が後述する内視鏡的粘膜切除術(EMR)より幾分高くなります。十分な戦略を立てて治療に臨んでいます。
内視鏡的粘膜切除術:EMR
腫瘍の下に生理食塩水などを注入して隆起させてからループ状のワイヤーをかけて、ワイヤーをしぼり高周波電流を流してがんを焼き切ります。合併症が少なく、時間をかけずに病変が切除できるというメリットがあります。
食道・胃静脈瘤
症状
肝硬変症があると食道から胃の静脈が拡張します。時に大出血(静脈瘤破裂)を来し吐血・下血を来します。肝硬変症の3大死因の一つに挙げられています。
検査
血液検査
腹部エコー
CT検査
上部消化管内視鏡検査
超音波内視鏡
治療
内視鏡的静脈瘤結紮術:EVL
静脈瘤を内視鏡を用いてバンドで結紮する治療です。スピーディな治療が可能です。肝機能が低下した症例でも行うことができます。
内視鏡的静脈瘤硬化療法:EIS
内視鏡的静脈瘤硬化結紮術:EISL
EISは内視鏡を用いて静脈瘤を穿刺し、血管内に硬化剤を注入しています。EVLよりは難易度が高く、再発率は低いと言われています。肝機能低下、腹水多量、全身状態不良の症例はできません。当院ではEISした穿刺部位にEVLを行う、EISLを積極的に行なっています。胃静脈瘤破裂や十二指腸・直腸静脈瘤など(異所性静脈瘤)にはヒストアクリルという瞬間接着剤の投与を行います。
静脈瘤の治療は内視鏡の治療の他に、足や首から血管にカテーテルを挿入して行う治療も進化しており当院でも積極的に行なっています。
消化管出血性病変
症状
出血性胃・十二指腸潰瘍、食堂・胃静脈瘤破裂、小腸出血、大腸憩室出血、急性出血性直腸潰瘍、腫瘍からの出血などがあります。
検査
血液検査
上・下部消化管内視鏡検査
ダブルバルーン小腸内視鏡検査
治療
内視鏡的止血術
上・下部消化管内視鏡、またはダブルバルーン小腸内視鏡で出血源を探して熱凝固による焼灼止血、クリップによる機械的止血、止血剤の局所注入などの止血治療を行います。

消化管狭窄病変
症状
潰瘍治療後、消化管外科手術後、内視鏡治療後、クローン病、消化管悪性腫瘍などが原因で消化管が狭くなり食事が通過しなくなり、腹痛・嘔吐・便秘を来します。
検査
腹部レントゲン検査
CT検査
上・下消化管内視鏡検査
ダブルバルーン小腸内視鏡検査
治療
内視鏡的バルーン拡張術
内視鏡の先端からバルーンを出して狭窄部を拡張する治療です
内視鏡的消化管ステント留置術
悪性腫瘍により消化管が狭窄すると食事が通過しなくなります。内視鏡的に金属のワイヤーで細かい網目をつくり、それを筒状に丸めた構造のステントを留置します。内視鏡的にステント留置することにより、手術が回避できる症例があります。
潰瘍性大腸炎
症状
大腸粘膜に原因不明の慢性的な炎症が生じて、びらんや潰瘍を形成する慢性炎症性腸疾患(指定難病)です。発症すると腹痛・下痢・血便を来たし、再燃・寛解を繰り返します。若年〜高齢まで幅広い年齢で発症が見られます。
検査
血液検査
便検査
レントゲン検査
大腸内視鏡検査
CT検査
治療
治療は炎症を抑える5-ASA製剤や、免疫を抑えるステロイド製剤(内服:プレドニン・注腸製剤・レクタブル)・免疫調節剤(イムランやアザニン)を内服する治療が中心になります。他には過剰に働く白血球を取り除く白血球除去療法(GCAP)を組み合わせて治療します。近年、生物学的製剤・JAK阻害薬などの新しい薬剤が次々と登場し、既存治療で炎症が抑えられない場合でも、これらを導入することで、炎症に改善が認められています。しかし原因不明の疾患であり、一生涯治療を継続する必要があることや、どんな治療にも反応しない、消化管出血が止まらない、中毒性巨大結腸症(大腸の機能が廃絶した状態)や消化管穿孔(腸に穴があく)、炎症による大腸がんの合併があった場合は、全大腸を切除する手術の適応となります。
クローン病
症状
口から肛門につながる全消化管(口腔、食道、胃、十二指腸、小腸、大腸、肛門)に、原因不明の慢性炎症によるびらん・潰瘍を多発・形成する病気です。進行性の病気で、長期の経過で消化管に狭窄・瘻孔を来します。10歳代〜20歳代に腹痛・下痢・血便・体重減少などの症状で発症するケースが多く、難病に指定されています。また関節炎や虹彩炎(目の炎症)、皮膚、口内炎、消化管以外にも炎症症状を合併することもあります。時に症状がなくても、痔瘻を契機に発見されることがあります。
検査
血液検査
便検査
レントゲン検査
CT・MR I検査
上・下消化管内視鏡検査
小腸透視
ダブルバルーン小腸内視鏡検査
治療
食事療法
腸管の炎症が強い時は、絶食にして点滴で栄養を入れたり(中心静脈栄養)、通常の食事の代わりに栄養剤を内服して栄養管理をすることがあります。(脂肪・繊維質が炎症増悪の原因と言われており、これらを減量した栄養剤になります。)
薬物療法
炎症を抑える5-ASA製剤や、免疫を抑えるステロイド製剤、免疫調節剤の内服で治療開始します。種々の検査で炎症が抑えられないと判断した場合は、生物学的製剤・JAK阻害薬を追加して加療します。(お腹の症状がなくても腸の病気が進行していることがあります。)
炎症が落ち着いても進行性の病気であるため継続した治療が必要になります。
手術
腸管(食道〜大腸)に炎症による狭窄(腸が狭くなる)、穿孔(腸に穴が開く)、膿瘍(膿の塊)が合併してしまう時に手術をすることがあります。
内視鏡治療
腸管の狭窄(狭くなったところ)に対して内視鏡的バルーン拡張術(風船で狭いところを拡げる)をすることがあります。
胆膵疾患(総胆管結石、胆道腫瘍、膵腫瘍)
検査
ERCP
EUS-FNA
治療
EST、EUSのインターベンション
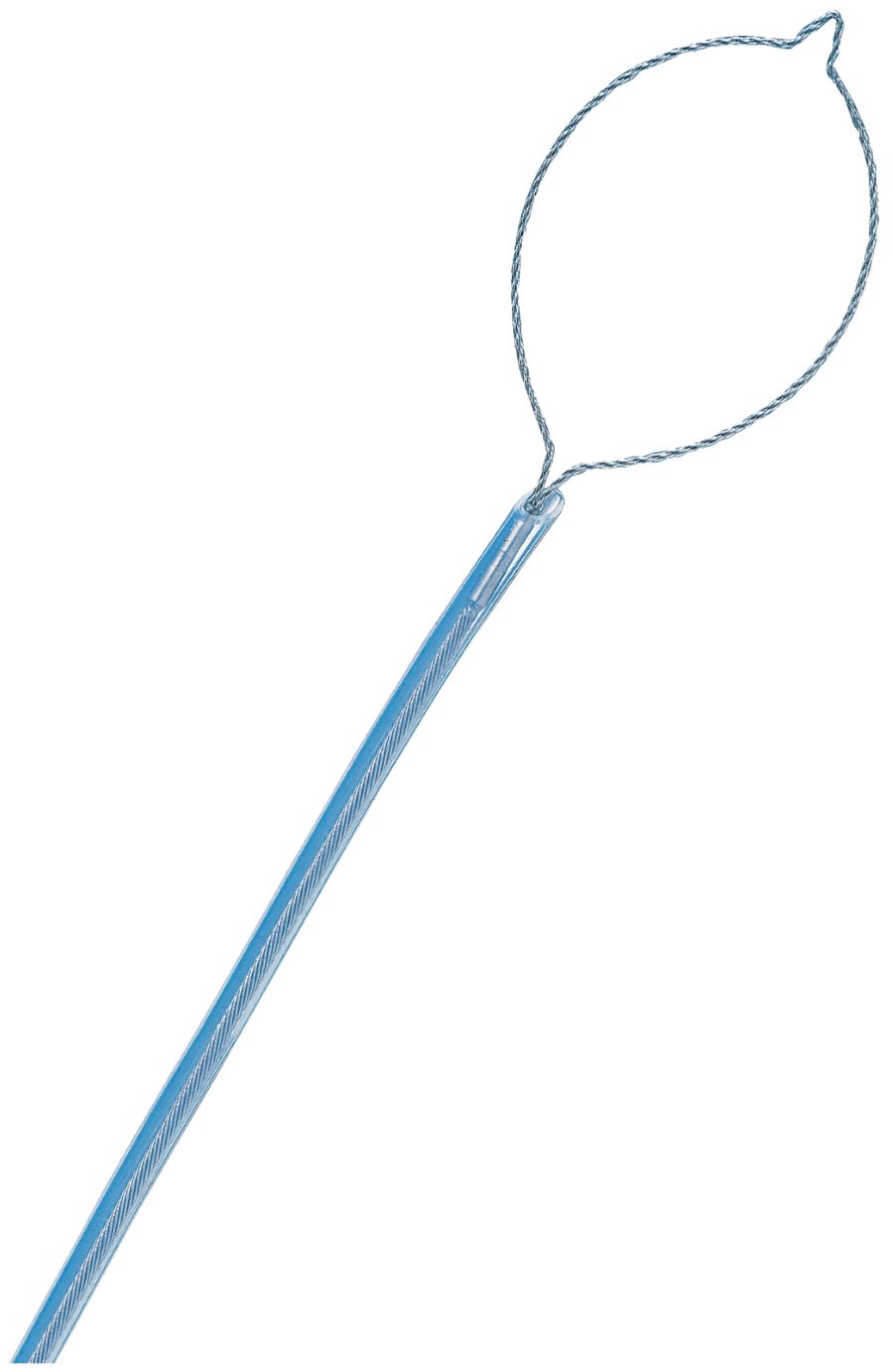
胆管結石、胆管炎、胆のう炎、胆道癌や膵癌などによる閉塞性黄疸に対する診断・治療にあたっています。内視鏡的アプローチでは内視鏡的逆行性胆管膵管造影検査(ERCP)による胆管結石の結石除去術、胆管炎、胆のう炎のドレナージ術、癌による胆管・膵管閉塞に対する診断目的の細胞診や進展度診断、ドレナージ術(減黄術)などを行っています。当科の特色として、バルーン内視鏡を用いた術後再建腸管(胃切除術後や膵切除術など)における胆膵疾患の診断・治療を積極的に施行しております。
また、膵腫瘍や胃粘膜下腫瘍、転移リンパ節に対する超音波内視鏡下穿刺吸引細胞診(EUS-FNA)による組織診断、ERCP困難例に対するEUS下胆道ドレナージ術に加え、急性膵炎後の膵被包化壊死や膵仮性のう胞に対するEUS下経消化管的ドレナージ術も行っています。内視鏡的アプローチが困難な場合、経皮経肝的アプローチで胆のう・胆管ドレナージ、結石除去も行っております。
C型肝炎
治療
C型肝炎に対する抗ウイルス療法
近年、C型肝炎に対する抗ウイルス療法は急速に進歩しています。以前はインターフェロンを用いた治療がおこなわれていましたが、現在はほとんどの方がインターフェロンを用いない、飲み薬での治療を受けています。この治療に用いる薬剤は直接作用型抗ウイルス剤(direct acting antivirals:DAA)といわれ、副作用も比較的少なく、8~12週間程度の治療で高率にC型肝炎ウイルスの排除が可能です。直接作用型抗ウイルス薬は非常に高価ですが、肝臓がんの合併がない方は医療費助成を受けることが可能です。助成金については、お住まいの都道府県・市町村の担当窓口又はお近くの保健所などにお問い合わせください。なお、体内からウイルスが排除されても、これまで痛んできた肝臓が完治したわけではありませんので、その後も定期的な経過観察を引き続きお受けになることが重要です。
B型肝炎
治療
B型肝炎に対する抗ウイルス療法
B型慢性肝炎に対しては、核酸アナログ製剤(エンテカビル、テノホビル、テノホビル・アラフェナミドなど)による治療を中心に行っています。これらの薬剤には、ウイルスの増殖を抑えて肝炎を沈静化させる効果があります。経口薬なので投与しやすく、副作用も比較的少ない薬剤です。ただし、B型肝炎ウイルスを排除することはできないため、薬剤を中止したときに肝炎が再燃する危険もあります。そのため、長期間の内服が必要となる場合がほとんどです。もし自己判断で核酸アナログ製剤をやめてしまうと、最悪の場合肝不全で死に至る場合がありますので、絶対に核酸アナログ製剤を自己中断することはしないでください。
なお、費用面に関しては医療費助成制度があり、収入額に応じて治療費の助成を受けることができます。助成金については、お住まいの都道府県・市町村の担当窓口又はお近くの保健所などにお問い合わせください。
肝臓がん治療
治療
慢性肝炎や肝硬変の患者さんは高率に肝臓がんを発症します。肝臓がんに対して最適な治療を選択するためには、腫瘍の大きさや個数、遠隔転移の有無などに加え、背景肝の予備能を正確に評価することが重要です。また、患者さんの年齢や体力等も勘案して治療法を選択します
肝予備能が良好に保たれていて、年齢・体力面からも安全に腫瘍の切除が可能と判断される場合には、外科に依頼して肝切除術を選択します。肝臓がんに対する治療としては肝移植以外では最も局所根治性の高い治療です。
内科的な治療としては以下のような治療を当科では行っています。
RFA(ラジオ波焼灼療法)
超音波で腫瘍を観察しながら、局所麻酔下に皮膚を通して電極針を腫瘍の中心に刺入し、ラジオ波という電流を通電させ、針の周囲に熱を発生させ、腫瘍を壊死させる方法です。コントロールできない腹水や肝性脳症などがなく、肝がんの大きさが3㎝以下かつ3個以内が適応となります。
肝動脈化学塞栓療法(TACE)
肝臓がんは進行すると肝動脈の血流が豊富になり、腫瘍への栄養を供給するようになります。肝動脈化学塞栓療法は、足の付け根の動脈からカテーテルを挿入し、肝臓内の腫瘍を栄養する細い動脈までカテーテルを進めたところで、抗癌剤を癌に注入します。さらに、塞栓物質も注入することで栄養を運ぶ血管をふさぎ、癌細胞を兵糧攻めにする治療法です
薬物療法
肝臓内に腫瘍が多発する症例や遠隔転移、太い脈管への腫瘍浸潤を認めるような進行した症例、およびTACEに対して治療抵抗性となったりTACEの効果が期待しづらいような症例で肝機能が良好な場合は、抗がん剤を用いた薬物療法を行います。現在、肝細胞癌に対する薬物療法は免疫チェックポイント阻害薬や分子標的薬を用いた免疫複合療法が主流であり、当科でも適応があれば積極的に導入しています。ほか、免疫チェックポイント阻害薬が使えない症例や、免疫チェックポイント阻害薬の効果が認められなかった症例に対しては分子標的薬のみでも治療を行います。
腫瘍増大を抑え生存期間を延長するのが主目的ですが、近年は薬物療法の進歩により奏功すれば長期生存が可能な症例も増えてきています。また薬物療法により病変が縮小すれば、手術による根治的切除が可能となることもあります。ただし治療中は種々の副作用が出現しうるので、些細な症状でもきちんと主治医に伝え、副作用に速やかに対応し、投与量や休薬期間などを適切に調節することが重要です。